В 1886 году Харальд Хиршспрунг опубликовал подробное описание клинической картины болезни, впоследствии названной в честь болезни Гиршпрунга. Основой описания послужили наблюдения заболевания у двух мальчиков, у которых был тяжелый запор в период новорожденности. Эти дети умерли в возрасте 11 и 8 месяцев. Гиршпрунг считал причиной заболевания патологическое расширение части толстой кишки. [1] Лишь во второй половине 1940-х годов, основываясь на анализе контрастных исследований, причина заболевания, скорее всего, была вызвана чрезмерным сжатием периферического отдела кишечника. Гистологические исследования показали, что в суженной кишке нет нормальных мышечных и подслизистых нервных ганглиев. В 1949 году Свенсон и Билл были первыми, кто ввел и применил на практике принципы хирургического лечения болезни Гиршпрунга, основанные на понимании ее происхождения. Хотя с тех пор было разработано много операционных методов и различных модификаций, предположения о принципах лечения, представленные Свенсоном, остаются неизменными. Суть операции заключается в удалении аномального, безводного отдела кишечника и восстановлении непрерывности желудочно-кишечного тракта путем выполнения анастомоза проксимального отдела кишечника с дистальным сегментом прямой кишки.
патофизиология
В основе болезни Гиршпрунга имеются нарушения относительно иннервации кишечного отдела кишечника, заключающиеся в отсутствии ганглиозных клеток во внутрикостных кишечных трактах: брыжеечного (Ауэрбаха) и подслизистого (Мейснера) кишечника. [2] Это сопровождается значительной гипертрофией нервных волокон, в основном холинергических волокон, происходящих из крестцового сплетения. Эти волокна выделяют повышенное количество ацетилхолина, что связано с перепроизводством ацетилхолинэстеразы.
Функциональная кишечная непроходимость является результатом нарушения прохода в его периферическом несемянном отделе, который постоянно сокращается. Причинами этого являются: отсутствие ганглиозных клеток, увеличение количества холинергических волокон, ненормальное распределение нервных волокон, содержащих синтазу оксида азота, и нарушение размещения клеток кардиостимулятора Кахаля в аномальном отделе кишечника. [3-5] Предполагается, что отсутствие ганглиозных клеток является следствием прекращения нормальной миграции нейробластов, которые являются их предшественниками. Нейробласты появляются вокруг развивающегося пищевода на пятой неделе жизни плода, а затем мигрируют периферически, достигая прямой кишки на 12 неделе. [6,7] Место остановки миграции нейробластов определяет длину сегмента свободной формы. Механизмы, ответственные за это явление, еще не полностью поняты.
В зависимости от длины заднего сегмента различаются различные формы болезни Гиршпрунга. В типичной форме, встречающейся в 74-80% случаев, неосуждение включает прямую кишку и сигмовидную кишку, обычно достигая примерно половины ее длины. При длительно-послеоперационной форме заболевания нормальных прядей прямая кишка и, по крайней мере, левая половина толстой кишки отсутствуют; эта форма присутствует у 12-22% пациентов. У 4-13% детей с болезнью Гиршпрунга аганглиоз охватывает всю толстую кишку, а иногда и последний отдел тонкой кишки. [8] Наиболее тяжелой и редкой формой заболевания является тотальный агглизис кишечника, при котором ганглиозные клетки не встречаются по всей длине тонкой и толстой кишки, от двенадцатиперстной кишки до прямой кишки. Также описана «ультракороткая» форма болезни Гиршпрунга, при которой расстройство обмотки поражает только 2-3 см сегмент прямой кишки. Однако некоторые исследователи полагают, что основным условием заболевания, называемым ультра-короткой формой болезни Гиршпрунга, является не отсутствие ганглиозных клеток в конечном кишечном тракте, а ахалазия внутреннего анального сфинктера, которая может быть связана с наличием аномальных нервно-мышечных связей и аномального распределения клеток Кахала в сфинктере. В некоторых исследованиях ахалазия внутреннего анального сфинктера и ультракороткая форма болезни Гиршпрунга описываются как отдельные объекты болезни.
эпидемиология
Болезнь Гиршпрунга встречается в среднем у 2 детей на 10 000 живорождений. Чаще всего он встречается у азиатов (около 2,8 на 10 000 живорождений), реже у людей латиноамериканского происхождения (около 1/10 тыс. Живорождений). [1] Типичная форма заболевания, то есть аномалия прямой кишки и сигмовидной кишки, встречается в четыре раза чаще у мальчиков, а в случае вытянутой формы соотношение мальчиков и девочек среди пациентов составляет от 2: 1 до 1: 1. В группе детей с полной заболеваемостью кишечника преобладают девочки (в соотношении 0,8: 1). [1,8]
Генетические условия
Косвенными доказательствами генетических детерминант болезни Гиршпрунга являются: повышенный риск этого расстройства у братьев и сестер больного ребенка по сравнению с населением в целом, неравномерное распределение пола у детей и сосуществование болезни Гиршпрунга с другими генетическими расстройствами. [1,9] Семейная встречаемость болезни Гиршпрунга встречается в 3,6-7,8% случаев, а в отношении общей кишечника без кишечника этот процент достигает 50%. Хромосомные нарушения встречаются у 12% больных детей - более 90% имеют синдром Дауна. Сопутствующая патология других врожденных аномалий диагностируется у 18% детей с болезнью Гиршпрунга, и чаще всего это: желудочно-кишечные дефекты, волчья пасть, пороки сердца, черепно-лицевые дефекты и полидактилия. Болезнь Гиршпрунга может также сопровождаться такими заболеваниями, как медуллярный рак щитовидной железы, феохромоцитома или симпатическая неврома, которая относится к группе заболеваний с этиологией, возникающих в результате нарушения миграции нейробластов из нервного гребня. [10] Считается, что наследование болезни Гиршпрунга является многофакторным с разнообразной экспрессией. Риск этого расстройства у братьев и сестер больного ребенка зависит от формы заболевания (долгосрочный или краткосрочный bezzwojowość), пола ребенка и пола братьев и сестер, для которых мы рассчитываем прогнозируемый риск. Он варьируется от 1% в случае, когда больным ребенком является мальчик с типичной формой заболевания (стенокардия и сигмовидная кишка), и риск исследуется для его сестры, до 33%, если девочка с хронической формой заболевания болеет, и риск рассчитывается для нее брат. [1.11]
Молекулярные исследования у 49% детей с семейной формой болезни Гиршпрунга и примерно у 35% пациентов со спорадической формой показали наличие мутаций в локусе протоонкогена RET. Всего было идентифицировано около 100 различных мутаций этого гена. Только 5-10% пациентов имели мутации в других генах. [1,11,12]
Клиническая картина
В настоящее время примерно в 90% случаев болезнь Гиршпрунга диагностируется в неонатальном периоде. Типичные симптомы: задержка введения мекония (90-94% пациентов), вздутие живота (55-87%) и рвота с желчью и кишечным содержимым (19-44%). [1,8,13] У 5-44% детей начальные симптомы предполагают воспаление кишечника. [14] У ребенка с лихорадкой, вонючей диареей и значительным вздутием живота общее состояние и смерть могут наступить в короткие сроки. У таких пациентов особое значение имеют быстрое проведение лечения и эффективная диагностика.
По оценкам, 98% новорожденных, родившихся в то время, дают меконий в течение первых 24 часов жизни, а оставшиеся дети - в течение следующих 24 часов. [1,8,13] Однако 60-90% детей с болезнью Гиршпрунга не дают меконий в первый день жизни. Следует помнить, что введение мекония в первый день жизни не исключает болезнь Гиршпрунга и, в случае других симптомов, не избавляет от необходимости правильной диагностики. Бывает, что небольшое окрашивание меконием ошибочно заносится в документацию ребенка как его полная преданность. [13] У ребенка с болезнью Гиршпрунга луковица прямой кишки обычно пуста, сфинктер плотный, а сама прямая кишка узкая. Часто введение пальца в задний проход при ректальном исследовании или введение клыка сопровождается внезапным и обильным выделением кишечного содержимого и газов.
Клиническая картина болезни Гиршпрунга не всегда типична. Возможны и другие клинические проявления, такие как: картина слабо усиленного запора на ранней стадии (обычно во время введения твердой пищи в рацион) с последующим внезапным появлением симптомов желудочно-кишечной непроходимости, постоянных запоров, но без симптомов желудочно-кишечной непроходимости (обычно дети старшего возраста, с классическим мегаколоном) или уже упоминавшееся изображение энтероколита и токсического мегаколона. Когда попеременные запоры и диарея появляются попеременно, появление жидкого стула чаще всего является сигналом о начале воспаления кишечника.
диагностика
Болезнь Гиршпрунга следует заподозрить у любого ребенка с вышеуказанными симптомами. Диагностика включает рентгенологическое, манометрическое и микроскопическое исследование участков полной или неполной толщины стенки кишечника. Процедура диагностики отличается в отдельных центрах и зависит от опыта врачей в применении отдельных методов и их доступности.
Радиологические тесты
При диагностике болезни Гиршпрунга используются рентгенограммы брюшной полости в подвешенном состоянии, снимки, сделанные с боковым радиусом в положении живота с приподнятым тазом и лежащие на спине. В обзорной рентгенограмме диагноз болезни Гиршпрунга подтверждается: наличием растянутых кишечных петель, часто с уровнями жидкости, и отсутствием наполнения периферической кишки воздухом (рис. 1).
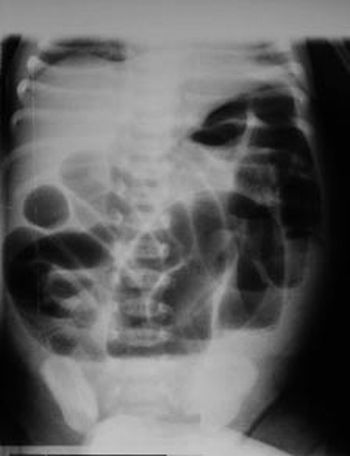
Рис. 1. Рентгенограмма брюшной полости в вертикальном положении - раздутые петли кишечника с уровнями жидкости, отсутствие ректального наполнения воздухом (фото: M. Słowiaczek).
В случае воспаления кишечника, сопровождающего болезнь Гиршпрунга, стенки кишечника могут быть утолщены. Изображение может иногда указывать на некротический энтероколит (НЭК). Следует также обратить внимание на возможное наличие свободного воздуха в брюшной полости, что является подтверждением перфорации, которая может возникнуть у детей с НЭК, а также у пациентов с болезнью Гиршпрунга. Дифференциация с NEC особенно важна, так как 3,5-10% детей с болезнью Гиршпрунга являются недоношенными или детьми с низким весом при рождении. [13] По мнению некоторых авторов, рентгенография с горизонтальным радиусом у ребенка, лежащего около 10 минут с опорным тазом и приподнятыми ягодицами, позволяет визуализировать газовый конус, заполняющий кишечник чуть выше переходной зоны между нормальным и не весенним сегментами кишечника. [16]
Диагностическая ценность в случае болезни Гиршпрунга характеризуется контрастирующим вливанием в толстую кишку. Это исследование не только подтверждает подозрение на болезнь Гиршпрунга, но также выявляет переходную зону между несуществующим суженным участком кишечника и расширенным сегментом головного мозга (рис. 2).
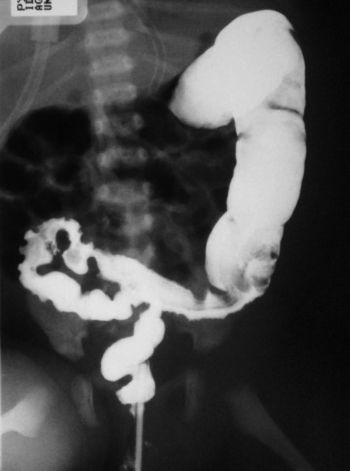
Рис. 2. Контрастная инфузия в толстую кишку. Видимая переходная зона между суженным периферическим сечением кишки и расширенной кишкой, расположенной кистозно от него (фото P. Sołtysiak)
Таким образом, это исследование косвенно также предоставляет информацию о длине сегмента кишечника без кишечника. Рекомендуется воздерживаться от выполнения ирригации кишечника непосредственно перед контрастной инфузией и не проводить ректальное исследование, так как опорожнение кишечника от газов и содержимого кишечника может значительно затруднить визуализацию переходной зоны. Правильный метод испытаний имеет большое значение. Не заполняйте баллон с катетером, через который мы вводим контрастное вещество, и не давайте его под высоким давлением. Катетер можно прикрепить к ягодицам с помощью пластыря. Сами ягодицы также можно соединить с помощью пластыря, чтобы предотвратить быстрое вытекание контрастного вещества. Катетер, через который мы его даем, не должен быть вставлен слишком глубоко. Это дается, пока переходная зона не видна. Противопоказаниями для проведения теста являются: желудочно-кишечная перфорация и воспалительные признаки кишечника. Рентгенограммы, сделанные через 4, 24, а иногда и через 48 часов после введения контрастного вещества, иллюстрируют замедленное опорожнение кишечника и часто даже лучше визуализируют переходную зону. Считается, что чувствительность и специфичность контрастного исследования в диагностике болезни Гиршпрунга составляют 70% и 83% соответственно. 8 Из-за менее развитой переходной зоны чувствительность неонатального обследования значительно ниже, чем у детей более старшего возраста (65% против 75%). ). [17] Диагностические трудности могут также возникнуть в случае полной кишки толстой кишки и других редких форм заболевания.
Манометрический тест
Манометрическая диагностика болезни Гиршпрунга основана на изучении нескольких параметров, среди которых наиболее важным является изучение наличия рефлекса расслабления внутреннего анального сфинктера в ответ на повышение давления в ректальном куполе. В этом рефлексе, в результате заполнения прямой кишки (во время теста - обычно катетер-баллон), напряжение во внутреннем анальном сфинктере уменьшается. Возникновение правильного рефлекса исключает болезнь Гиршпрунга, но его отсутствие у новорожденного, по мнению некоторых авторов, не подтверждает 100% заболеваемости. [8,18] Они считают, что манометрический тест не является надежным у детей в возрасте до 2 недель из-за физиологической незрелости кишечника в этот период. [8,18] Однако низкая эффективность манометрии в диагностике болезни Гиршпрунга у самых маленьких пациентов связана только с недостаточной чувствительностью оборудования. Tamate и др. Показали наличие правильного рефлекса для ингибирования внутреннего анального сфинктера у всех 60 обследованных ими здоровых новорожденных, и он отсутствует у всех новорожденных с болезнью Гиршпрунга. [19] В целом, чувствительность и специфичность манометрии в диагностике болезни Гиршпрунга оцениваются в 75-100% и 85-97% соответственно. [8]
Кишечная биопсия
Наиболее важным инструментом и «золотым стандартом» в диагностике болезни Гиршпрунга является исследование материала, собранного во время кишечной биопсии. В срезах кишечной стенки оценивают наличие ганглиозных клеток и возникновение гипертрофии нервных волокон. Первоначально при диагностике болезни Гиршпрунга выполнялась биопсия стенки кишечника на всю толщину, что требовало использования общей анестезии. В настоящее время биопсия слизистой оболочки подслизистого слоя наиболее часто используется в предоперационной диагностике. Материал для гистологического исследования получают путем выполнения отсасывающей биопсии, впервые описанной Ноблеттом в 1956 году. По ее мнению, нет необходимости использовать общую анестезию, однако следует помнить, что срезы не должны быть слишком низкими, потому что на уровне зубчатой линии все еще много чувствительных нервных волокон. Материал обычно берется на расстоянии 1, 2, 3 и 4 см от зубчатой линии, первый из срезов - не менее 2,5 см от края заднего прохода. Многие центры предоставляют защитные антибиотики. Если биопсия проводится в амбулаторных условиях, ребенок должен находиться под наблюдением не менее одного часа, прежде чем его отпустят домой из-за риска кровотечения из места экстракции. С 1970-х годов гистоферментная реакция ацетилхолинэстеразы использовалась для оценки препаратов микроскопа в дополнение к классическому окрашиванию гематоксилином и эозином. Это исследование показывает повышенную активность ацетилхолинэстеразы, которая связана с гипертрофией нервных волокон. Использование гистоэнзиматической реакции значительно повысило ценность исследования. В настоящее время чувствительность и специфичность аспирационной биопсии в диагностике болезни Гиршпрунга, как полагают, составляют 97-100% и 99-100% соответственно. [8] Эффективность метода заключается в дополнительном увеличении гистоферментных исследований на наличие ганглионарных клеток (окрашивание на лактатдегидрогеназу, α-нафтилэстеразу и НАДФН-диафоразу) и на оценку степени их зрелости (сукцинатдегидрогеназы). [13,20] В первые 2 недели жизни гипертрофия нервных волокон в неосновной части кишечника все еще остается слабой, что приводит к аспирационной биопсии, которая может быть неправильно оценена как отрицательная. [13] При общей непроходимости толстой кишки количество нервных волокон, окрашенных при гистоферментной реакции ацетилхолинэстеразы, ниже, чем при типичной форме болезни Гиршпрунга, что может вызвать диагностические трудности, приводящие к ложноотрицательному результату биопсии. [20] При интраоперационной диагностике, которая используется для определения длины идиосинкразического разреза, наиболее часто выполняются (лапаротомия, лапароскопическая или трансректальная) серозная и мышечная биопсия и реже биопсия на всю толщину кишечной стенки.
Лечение болезни Гиршпрунга
Основные предположения Свенсона, касающиеся хирургического лечения болезни Гиршпрунга в 1949 году, остаются в силе. При проведении лечения мы полагаемся на предположение, что кантилевер из места, где обнаружено, что кишечная стенка имеет правильные сплетения, его иннервация является правильной. Основными элементами радикального хирургического лечения являются иссечение аномально иннервированного, суженного отдела кишечника и обеспечение проходимости желудочно-кишечного тракта. У детей, имеющих симптомы воспаления кишечника, необходимо быстрое лечение. Его предварительная стадия состоит из: отключения питания, разложения желудочно-кишечного тракта с желудочной трубкой и инфузионной очистки кишечника, интенсивного выравнивания расстройств жидкости и введения антибиотиков широкого спектра действия.
Первоначально только три или два этапа лечения были использованы при болезни Гиршпрунга. Первым шагом в этой процедуре является выявление кишечного свища над незащищенным сегментом кишечника. Расположение свища определяется на основании результатов гистологического исследования срезов кишечника. Второй этап, обычно выполняемый, когда ребенок достигает возраста от 3 месяцев до 1 года, заключается в создании анастомоза между правильно иннервированной кишкой и прямой кишкой. Если вторая стадия проводится под прикрытием кишечного свища, третья стадия заключается в восстановлении непрерывности желудочно-кишечного тракта путем закрытия свища. Индивидуальные модификации радикальной операции, первоначально предложенные Свенсоном, были направлены на минимизацию количества послеоперационных осложнений и получение лучших результатов лечения в отношении правильного прохождения и сохранения стула. [21] Наиболее часто используемые хирургические методы - это операции Дюамеля и Соаве.
В операции Свенсона анатомия правильно связанной проксимальной части кишечника с прямой кишкой выполняется непосредственно над внутренним сфинктером. Поэтому необходимо достаточно широко рассекать ткани в малом тазе, чтобы можно было резецировать большую часть прямой кишки. Затем, расширяя прямую кишку и проксимальный отдел кишечника, введенный в глотку таза через прямую кишку, можно выполнить анастомоз снаружи. [22] При операциях Дюамеля и Соаве нет необходимости полностью рассекать прямую кишку, что снижает риск повреждения сосудов таза и нервов. [23,24] Операция Дюамеля оставляет прямую кишку на месте, и правильно раненный кишечник сводится к прямой кишке в предкрусиальном пространстве. Затем конец кишки соединяется с разрезом задней стенки прямой кишки. При операции Savaiva слизистая оболочка прямой кишки рассекается, а мышечная манжета остается, через которую вводится правильно раненный кишечник. Анастомоз выполняется через задний проход, чуть выше зубчатой линии.
В 1980-х годах появились сообщения об использовании одностадийной хирургии при лечении болезни Гиршпрунга, исключая начальную стадию, состоящую в идентификации кишечного свища. [25] Первоначально такие методы лечения чаще выполнялись у детей старшего возраста, диагноз которых был установлен после периода новорожденности. В настоящее время более половины пациентов, которым проводится одностадийное лечение, являются новорожденными. Следует отметить, что, несмотря на растущую популярность одностадийных операций, большинство хирургов считают, что их не следует выполнять у детей с тяжелым воспалением кишечника, при наличии обширного расширения проксимального отдела кишечника, у пациентов с перфорацией желудочно-кишечного тракта и при очень большой длине сегмента без кишечника ( включая полную и почти полную безнравственность кишечника). [8,21] Первичное появление кишечного свища также может быть необходимо в случае плохого общего состояния и плохого состояния питания ребенка. Если в центре нет необходимых средств для быстрой и точной гистологической интраоперационной оценки срезов кишечника, не следует выбирать одноэтапную операцию.
Похожие
Гнойный фолликулитРаспознать болезнь здоровье Гнойный фолликулит является проблемой, независимо от того, принимает он хроническую форму или нет. Можно ли предотвратить эту болезнь? А что делать, если оно появляется? Об этом в этой статье. Воспаление волосяных фолликулов Воспаление Краткое описание шести основных болезней рыб
... болезнь (флавобактериоз, ранее описанный как флексибактериоз) Это очень часто встречается у многих видов аквариумных рыб, вызванных грамотрицательной палочкой (Flavobacterium columnare - в более ранней номенклатуре, описанной под названием Flexibacter columnaris), касающейся как их жабр, оболочек внешнего тела, так и внутренних органов. В моих аквариумах это стало причиной самых серьезных потерь. Эти бактерии обладают способностью развиваться в очень широком диапазоне температур Желчные травы, суставы и мышечные боли
... болезнь, которая его касается Движение состоит из кошек, хрящей, проходов, прудов и перспективы. Функции системы движений не ограничиваются только поддержанием мягких структур тела и дают нам возможность двигаться , но также включают защитные функции : череп защищает от деликатных травм, грудная клетка - пук, кргосуп - крестоцветные ядра и таз - органы брюшной полости. Болезни суставов и кошек - это очень широкий список заболеваний - само понятие Отдыхаем с ребенком на море: полезные советы
... болезнь Убаюкать малыша может во время поездки на автобусе, автомобиле, пароходе. Счастливым исключением является совсем маленькие: их путешествия обычно убаюкивают. А вот для некоторых детишек постарше укачивание приобретает совсем другой смысл. Их может беспокоить головная боль, головокружение, тошнота, иногда доходит до рвоты. Как обойтись без таблеток, которые маленьким детям давать не стоит? - Положите ребенка в полугоризонтальное положение, попросите Сульфат алюминия - алюминиевый нервный яд? - ядовитая угроза
... болезнь Альцгеймера. Как сообщают медицинские эксперты, частый контакт с алюминиевой фольгой может привести к ухудшению психических функций, а также к потере памяти, потере чувства равновесия, потере контроля над телом и координации. Кроме того, было научно доказано, что приготовление пищи с использованием алюминиевой фольги разрушает структуру кости, поскольку тот факт, что алюминий оседает в кости, приводит к потере кальция, что имеет огромное значение для нашего здоровья ▷ Альтернатива гормональной контрацепции apo-discounter.pl
Монитор плодородия - альтернатива гормональной контрацепции Персона специалист метод естественной контрацепции это работает в полной гармонии с женским телом. современный контрацепция с Persona не вызывает никаких побочных Очищение печени и желчного пузыря после Андреаса Морица
... болезнь сердца (короткая КХК) - это болезнь сердца, которая, по Закрытия в коронарных сосудах (Коронарные артерии) вызывается. Коронарные артерии - это кровеносные сосуды, которые снабжают сердце богатой кислородом кровью и питательными веществами. Воздействие животных белков Животные белки являются не только еще одной причиной образования желчных камней, но также могут иметь и другие Можно ли предотвратить эту болезнь?
А что делать, если оно появляется?
Как обойтись без таблеток, которые маленьким детям давать не стоит?













