- Загальні відомості
- причини РШМ
- Фактори ризику
- Класифікація
- Симптоми раку шийки матки
- діагностика
- Лікування раку шийки матки
- протипухлинну лікування
- прогноз
- профілактика
Рак шийки матки - пухлинне ураження нижнього відділу матки, що характеризується злоякісною трансформацією покривного епітелію (екто- або ендоцервікса). Специфічним проявам раку шийки матки передує безсимптомний перебіг; в подальшому з'являються контактні і міжменструальні кров'янисті виділення, болі в животі і крижах, набряки нижніх кінцівок, порушення сечовипускання і дефекації. Діагностика при раку шийки матки включає проведення огляду в дзеркалах, розширеної кольпоскопії, дослідження цитологічного зіскрібка, біопсії з гістологічним заключенням, ендоцервікального кюретажа. Лікування раку шийки матки проводять з урахуванням гістологічної форми і поширеності за допомогою хірургічного втручання, променевої терапії, хіміотерапії або їх комбінації.
Загальні відомості
Рак шийки матки (цервікальний рак) становить близько 15% серед усіх злоякісних поразок жіночої репродуктивної системи, посідаючи третє місце слідом за раком молочної залози і раком ендометрія. Незважаючи на те, що рак шийки матки відноситься до захворювань «візуальної локалізації», у 40% жінок ця патологія діагностується на пізній (III - IV) стадії. У Росії щорічно виявляється близько 12000 випадків цервікального раку. Основною категорією служать пацієнтки у віці 40-50 років, хоча в останні роки відзначається зростання захворюваності на рак шийки матки серед жінок молодше 40 років.
Рак шийки матки
причини РШМ
Ключова роль в канцерогенезі відводиться папіломавірусної інфекції, яка має тропність до епітелію шийки матки. Серотипи ВПЛ високого онкогенного ризику (16, 18) виявляються в 95% випадків раку шийки матки: при плоскоклеточном цервикальном раку частіше виявляється ВПЛ 16 типу; при аденокарцинома і низькодиференційований формі - ВПЛ 18 типу. Серотипи ВПЛ «низького» онкогенного ризику (6, 11, 44) і середнього ризику (31, 33, 35) переважно викликають утворення плоских і гострих кондилом, дисплазію і рідко - рак шийки матки.
Серед інших ІПСШ, що підвищують ризики розвитку раку шийки матки, виділяють генітальний герпес , Цитомегаловирусную інфекцію, хламідіоз , ВІЛ . З усього вищесказаного випливає, що ймовірність розвитку раку шийки матки більше у жінок, часто змінюють статевих партнерів і нехтують бар'єрними методами контрацепції . Крім того, при ранньому початку статевого життя (у віці 14-18 років) незрілий епітелій шийки матки має особливої сприйнятливістю до впливу пошкоджуючих агентів.
Фактори ризику
До факторів ризику по розвитку раку шийки матки відносять ослаблення функції імунної системи, куріння, вік старше 40 років, дієти з малим вмістом фруктів і овочів, ожиріння , Нестача вітамінів А і С. Також доведено, що ймовірність розвитку раку шийки матки збільшується при тривалому (понад 5 років) прийомі оральних контрацептивів, численних пологах, частих аборти . Одним з факторів пізнього виявлення раку шийки матки є низька медична культура, нерегулярне проходження жінками профілактичних оглядів з дослідженням мазка з цервікального каналу на онкоцитологию.
До фонових захворювань, що призводять до розвитку раку шийки матки, в гінекології відносять лейкоплакию (Інтраепітеліальної неоплазії, CIN), еритроплакія, кондиломи , поліпи , Справжню ерозію і псевдоерозію шийки матки , цервіціти .
Класифікація
За гістологічною типу, відповідно до двох видами епітелію, що вистилає шийку матки, розрізняють плоскоклітинний цервікальний рак з локалізацією в ектоцервіксе (85-95%) і аденокарциному , Що розвивається з ендоцервіксу (5-15%). Плоскоклітинний рак шийки матки , В залежності від ступеня диференціювання, може бути ороговевающим, неороговевающим і низькодиференційованих. До рідкісних гістотіпам раку шийки матки відносяться світлоклітинний, дрібноклітинна, мукоепідермоідная і ін. Форми. З урахуванням типу зростання розрізняють екзофітні форми раку шийки матки і ендофітний, зустрічаються рідше і мають гірший прогноз.
Для оцінки поширеності в клінічній гінекології використовуються класифікації раку шийки матки за двома системами: FIGO, прийнятої Міжнародною федерацією акушерів і гінекологів, і ТNМ (де T - поширеність пухлини; N - залученість регіонарних лімфовузлів; M - наявність віддалених метастазів).
Стадія 0 (FIGO) або Тis (ТNМ) розцінюється як преінвазивний або внутрішньоепітеліальний рак шийки матки (in situ).
Стадія I (FIGO) або T1 (ТNМ) - пухлинна інвазія обмежується шийкою матки, без переходу на її тіло.
- I A1 (T1 А1) - мікроскопічно визначається рак шийки матки з глибиною інвазії до 3 мм з горизонтальним поширенням до 7 мм;
- I A2 (T1 А2) - проростання пухлини в шийку матки на глибину від 3 до 5 мм з горизонтальним поширенням до 7 мм.
- I B1 (T1 В1) - макроскопічно визначається цервікальний рак, обмежений шийкою матки, або мікроскопічно виявляються ураження, що перевищують IA2 (T1А), що не перевищує в максимальному вимірі 4 см;
- I B2 (T1 В2) - макроскопічно визначається поразку, що перевищує в максимальному вимірі 4 см.
Стадія II (FIGO) або T2 (ТNМ) характеризується поширенням раку за межі шийки матки; нижня третина піхви і стінки таза інтактні.
- II A (T2 А) - пухлина інфільтрує верхню і середню третину піхви або тіло матки без проростання параметрия;
- II B (T2 В) - пухлина інфільтруючим параметри, але не доходить до стінок тазу.
Стадія III (FIGO) або T3 (ТNМ) характеризується поширенням раку за межі шийки матки з проростанням параметрия до стінок таза або залученням нижньої третини піхви, або розвитком гідронефрозу .
- III A (T3 А) - пухлина захоплює нижню третину піхви, але не проростає в стінки таза;
- III B (T3 В) - пухлина переходить на стінки таза або викликає гідронефроз, або вторинне ураження нирки.
Стадія IV А (FIGO) або T4 (ТNМ) характеризується поширенням раку шийки матки в суміжні органи або поширенням за межі таза. Стадія IV B (T4 M1) свідчить про наявність віддалених метастазів .
Симптоми раку шийки матки
Клінічні прояви при карциномі in situ і мікроінвазивному раку шийки матки відсутні. Поява скарг і симптоматики свідчить про прогресування пухлинної інвазії. Найбільш характерним проявом раку шийки матки є кров'янисті виділення і кровотечі : Міжменструальні, постменопаузальной, контактні (після статевого акту, огляду гінекологом, спринцювання і т. Д.), меноррагии . Хворі відзначають появу білій - рідких, водянистих, жовтуватого або прозорого кольору вагінальних виділень, обумовлених лімфореей. При розпаді ракової пухлини виділення приймають гноевідних характер, іноді мають колір «м'ясних помиїв» і смердючий запах.
При проростанні пухлини в стінки таза або нервові сплетення з'являються болі в животі, під лоном, в крижах в спокої або під час статевого акту. У разі метастазування раку шийки матки в тазові лімфовузли і здавлювання венозних судин можуть спостерігатися набряки ніг і зовнішніх геніталій.
Якщо пухлинна інфільтрація зачіпає кишечник або сечовий міхур, розвиваються порушення дефекації і сечовипускання; з'являється гематурія або домішки крові в калі; іноді виникають влагалищно-кишкові і піхвової-міхуреві свищі . Механічна компресія метастатичними лимфоузлами сечоводів призводить до затримки сечі, формуванню гідронефрозу з подальшим розвитком анурії і уремии . До загальних симптомів раку шийки матки відносяться загальна слабкість, підвищена стомлюваність, лихоманка, схуднення.
діагностика
Основу раннього виявлення микроинвазивного цервікального раку складають регулярні онкопрофілактіческіе огляди з цитологічним дослідження зіскрібка шийки матки. Пап-тест (мазок по Папаніколау) дозволяє виявляти передракові процеси, ракові клітини при преинвазивного зростанні пухлини. Схема обстеження включає:
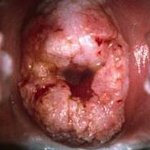
- Огляд шийки матки в дзеркалах. Візуальний гінекологічний огляд в ранній стадії дозволяє виявити або запідозрити РШМ по зовнішньому ознаками: виразки, зміни забарвлення шийки матки. У інвазивної стадії при екзофітної типі зростання раку на поверхні шийки матки визначаються фібринозні накладення, пухлиноподібні розростання червонуватого, білястого, рожево-сірого кольору, які легко кровоточать при дотику. У разі ендофітного зростання цервікального раку шийка стає збільшеною, набуває бочковідной форму, нерівну горбисту поверхню, нерівномірне рожево-мармурову забарвлення. При ректо-вагінальному дослідженні в параметрии і малому тазі можуть визначатися інфільтрати.
- кольпоскопія . За допомогою кольпоскопії при збільшенні зображення в 7,5- 40 раз можливо більш детально вивчити шийку матки, виявити фонові процеси (дисплазію, лейкоплакию) і початкові прояви раку шийки матки. Для дослідження зони трансформації епітелію використовують проведення проби з оцтовою кислотою і Шиллер-тесту (Йодної проби). Атипія при раку шийки матки виявляється по характерною звивистості судин, менш інтенсивному фарбуванню патологічних йоднегативні вогнищ. При підозрі на рак шийки матки показано дослідження пухлиноасоційованих антигену плоскоклітинний карцином - онкомаркера SCC (в нормі не перевищує 1,5 нг / мл).
- Біопсія шийки матки . Кольпоскопія дає можливість виявити ділянку трансформації і зробити прицільну біопсію шийки матки для гістологічного дослідження заборонених тканин. Ножова біопсія шийки матки з вискоблюванням цервікального каналу обов'язкова при підозрі на цервікальний рак. Для визначення ступеня інвазії раку проводиться конизация шийки матки - конусоподібної висічення шматочка тканин. Вирішальним і остаточним методом в діагностиці раку шийки матки є морфологічна інтерпретація результатів біопсії.
Додатково при раку шийки матки проводиться УЗД малого таза , Що дозволяє стадіровать пухлинний процес і планувати обсяг втручання. Для виключення проростання пухлини в суміжні органи і віддаленого метастазування вдаються до виконання УЗД сечового міхура і нирок, цистоскопии , внутрішньовенної урографии , УЗД черевної порожнини , Рентгенографії легких, ирригоскопии , ректоскопии . При необхідності пацієнтки з виявленим раком шийки матки повинні бути проконсультовано урологом, пульмонологом, проктологом.
МРТ тазу. Рак шийки матки з переходом на тіло матки.
Лікування раку шийки матки
хірургічне лікування
Всі операції при раку шийки матки діляться на органозберігаючі і радикальні. Вибір тактики залежить від віку жінки, репродуктивних планів, поширеності онкопроцесу. В онкогінекології застосовується:
- Органозберігаюча тактика. При преинвазивного раку у молодих жінок, які планують дітонародження, виконуються щадні втручання з видаленням початково змінених ділянок шийки матки в межах здорових тканин. До таких операцій відносять конусоподібну ампутацію (Конизацию) шийки матки, електрохірургічний петлеву ексцизії, високу ампутацію шийки матки. Економні резекції при раку шийки матки дозволяють дотриматися онкологічну радикальність і зберегти репродуктивну функцію.
- Радикальна тактика. При більш виражених змінах і поширеності пухлинного процесу показано видалення матки з транспозицией яєчників (Виведенням їх за межі таза) або з оваріектомією . При раку шийки матки в стадії I B1 стандартним хірургічним обсягом є пангістеректоміі - викорінення матки з аднексектомія і тазової лімфодіссекціей. При переході пухлини на піхву показано проведення радикальної гістеректомії з видаленням частини піхви, яєчників, маткових труб, змінених лімфовузлів, парацервікальной клітковини.
протипухлинну лікування
Хірургічний етап лікування раку шийки матки може поєднуватися з променевої або хіміотерапією , Або з їх комбінацією. хіміо- та радіотерапія можуть проводитися на доопераційному етапі для зменшення розмірів пухлини (неоад'ювантна терапія) або після операції для знищення можливо залишилися пухлинних тканин (ад'ювантна терапія). При запущених формах раку шийки матки виконуються паліативні операції - виведення цистостоми , колостоми , Формування обхідних кишкових анастомозів.
прогноз
Лікування раку шийки матки, розпочате на I стадії, забезпечує 5-річну виживаність у 80-90% пацієнток; при II ст. виживання через п'ять років становить 60-75%; при III ст. - 30-40%; при IV ст. - менше 10%. При здійсненні органозберігаючих операцій з приводу раку шийки матки шанси на дітонародження зберігаються. У разі проведення радикальних втручань, неоад'ювантной або ад'ювантноїтерапії фертильність повністю втрачається.
при виявленні раку шийки матки при вагітності , Тактика залежить від термінів гестації і поширеності пухлинного процесу. Якщо термін гестації відповідає II-III триместру, вагітність можливо зберегти. ведення вагітності при раку шийки матки здійснюється під підвищеним медичним наглядом. Методом розродження в цьому випадку зазвичай служить кесарів розтин з одночасним видаленням матки. При терміні гестації менше 3-х місяців проводиться штучне переривання вагітності з негайним початком лікування раку шийки матки.
профілактика
Основним профілактичним заходом раку є масовий онкологічний скринінг за допомогою цитологічного дослідження зіскрібків з шийки матки і з цервікального каналу. Обстеження рекомендується починати після початку статевого життя, але не пізніше віку 21 років. Протягом перших двох років мазок здається щорічно; потім, при негативних результатах - 1 раз в 2-3 року.
Профілактика раку шийки матки вимагає раннього виявлення та лікування фонових захворювань і статевих інфекцій, обмеження числа сексуальних партнерів, використання бар'єрної контрацепції при випадкових статевих зв'язках. Пацієнткам груп ризику необхідно проходження огляду гінеколога не рідше 1 разу на півроку з проведенням розширеної кольпоскопії і цитологічного мазка. Дівчаткам і молодим жінкам у віці від 9 до 26 років показано проведення профілактичної вакцинації проти ВПЛ і раку шийки матки препаратами Церварикс або Гардасил.













