- Допомога при відкритому переломі
- Допомога при політравми
- Множинні переломи кісток
- поєднана травма
- комбінована травма
Надання першої допомоги і подальше лікування при переломах залежить від виду і особливостей травми. Також нижче будуть розглянуті політравми (множестсвенние, поєднані і комбіновані), при яких діагностика, перша допомога та лікування більш складні, ніж при простих одиничних переломах.
Допомога при відкритому переломі
Відкритим називають такий перелом кістки, при якому кісткові уламки через рановий канал з'єднуються із зовнішнім середовищем. Первинно-відкриті переломи виникають безпосередньо під час травми внаслідок поранення всіх м'яких тканин над місцем перелому, вторинно відкриті - під час транспортування хворого в результаті неякісної іммобілізації або відсутності її, коли гострий кістковий відламок перфорує шкіру, а також в процесі лікування (наприклад, при вторинному некрозі шкіри від тиску нерепонованих уламків). всіх переломів кісток відкриті переломи становлять близько 8-10%.
Важливу роль в клінічному перебігу загоєння перелому, можливе виникнення ускладнень (шок, нагноєння рани, остеомієліт) грають ступінь і протяжність пошкодження м'яких тканин. Незначні пошкодження тканин протікають сприятливо, не супроводжуються важким шоком, після первинної хірургічної обробки небезпека нагноєння рани значно зменшується. Чим більше виникає розчавлених і нежиттєздатних тканин, тим більша ймовірність появи важких ранових інфекційних ускладнень.
Для обліку тяжкості відкритого перелому, прогнопзірованія можливих ускладнень і перебігу загоєння запропоновано кілька класифікацій. Найбільш простий для визначення тяжкості відкритого перелому довгих кісток слід вважати класифікацію А. В. Каплана і А. Н. Маркової. У ній відкриті переломи згруповані по виду рани на 3 групи: А (колоті), Б (удари), В (розчавлені). Крім того, за розмірами рани кожна група поділяється на 3 підгрупи: 1 (до 1,5 см), II (2-9 см), III (більше 9 см). Окремо виділена IV група, в яку віднесено дуже важкі відкриті переломи .
При відкритих переломах I А, II А, III А груп пошкодження м'яких тканин, як правило, незначне, і виникає воно в результаті перфорації шкіри гострим кісткових уламків. У таких випадках після ретельно проведеної первинної хірургічної обробки настає первинне загоєння рани і зрощення кістки без ускладнення.
Відкриті переломи групи Б характеризуються значним ушкодженням м'яких тканин, крововиливами і менш сприятливим загоєнням рани особливо великих розмірів.
Переломи групи В виникають при прямій травмі внаслідок стискання, супроводжуються значним роздавлювання м'яких тканин і незалежно від розміру рани і якості ПХО протікають важко і дають більше ускладнень.
Особливі відкриті переломи (група IV) важкі через значне роздавлювання м'яких тканин і кістки, а також магістральних судин і нервів. Великій кількості хворих внаслідок нежиттєздатності пошкодженого сегмента кінцівки проводять ампутацію. Однак з ампутацією не слід поспішати, якщо немає загрози життю хворого. До того ж слід постійно стежити за загальним станом його, діурезом, лабораторними показниками крові і сечі, щоб не пропустити початку розвитку травматичного токсикозу ( краш-синдрому ).
Всі відкриті переломи забруднені мікроорганізмами. Тому для профілактики гнійно-запального процесу слід проводити первинну хірургічну обробку в стислі терміни - перші 4-6 годин після травми, тобто до розвитку мікрофлори в рані. Первинна хірургічна обробка спрямована на переклад відкритого перелому в закритий при максимальному збереженні живих тканин. Вона охоплює:
1) надійне знеболення, яке здійснюється за допомогою загальної анестезії;
2) обробку операційного поля за загальними правилами;
3) механічне очищення рани від сторонніх тіл пінцетом, а потім - промивання оксидом водню і розчином антисептика ( фурациліну - 1: 5000, етакридина лактат 1: 1000 і т.д.);
4) висічення нежиттєздатних м'яких тканин.
При відкритих переломах дрібних кісток можна користуватися розчином новокаїну (0,5-1%) для проведення провідникової анестезії. Місцеве застосування розчину новокаїну не забезпечує потрібного знеболювання, оскільки він виливається через рановий канал. Промивання рани з активним відсмоктуванням розчинів за допомогою вакуумного апарату дозволяє звести до мінімуму ступінь її мікробного забруднення.
Проблемою для хірурга залишається визначення стану пошкодженої тканини (жива, мертва) і прогнозування її життєздатності. Видалення нежиттєздатних тканин проводять пошарово. Шкіру вирізують економно скальпелем, оскільки внаслідок пошкодження і травматичного набряку тканин її, однак, буде не вистачати, щоб зашити рану без натягнення (перевести відкритий перелом в закритий). Тому висікають тільки явно розчавлену і патологічно змінену шкіру.
Пошкоджену і просочену кров'ю жирову клітковину, як хороше середовище для розвитку мікроорганізмів, видаляють радикально в межах здорової тканини.
Шматки пошкодженої фасції вирізують, здорову фасцію розсікають по ходу волокон далеко (5-7 см) за межі рани, а в кінці ПХО НЕ зашивають. Перетином фасції досягають декомпресії набряклих м'язів, покращує умови їх життєдіяльності.
М'язова тканина як високодиференційована досить швидко реагує на травму. Розчавлену або патологічно змінену (за кольором, реакцією на подразнення) ділянку м'язи вирізують радикально. При вирізанні ножицями нормальні м'язові пучки реагують сіпанням волокон.
Кісткові уламки потрібно ідеально вправити і міцно зафіксувати. Вільні відламки кістки незалежно від їх розмірів бажано зберігати за умови забезпечення загоєння рани первинним натягом або якщо не буде умов для виникнення остеомієліту.
У сумнівних випадках при значному пошкодженні м'яких тканин їх доцільніше видаляти, свідомо йдучи на вкорочення сегмента в розрахунку на подальшу планову операцію - заповнення дефекту, подовження сегмента (в разі необхідності). При важких відкритих переломах довгих трубчастих кісток, де мають місце значні виділення з рани або набряк тканин, оптимальним способом фіксації уламків є апаратний (Ілізарова, Калнберза, Гофмана та ін.). Він забезпечує нормалізацію лімфо і кровообігу, трофіки, дає хороший доступ до рани і можливість простежити за станом репаративного процесу.
Якщо при відкритих переломах пошкоджені магістральні судини, для швидкого відновлення кровотоку краще застосовувати технічно простий внутрішньокістковий (інтрамедулярний) остеосинтез абострижневий апаратний. Для фіксації уламків дрібних кісток використовують спиці Кіршнера, які вводять черезшкірно за межами рани.
Перед зашиванням проводять туалет рани і контроль гемостазу, обколюють її антибіотиками широкого спектра дії, а коли є можливість, застосовують ультразвукову кавітацію з розчинами антисептиків і антибіотиків (5-секундна експозиція на 1 см2 поверхні рани). При відкритих переломах гомілки зустрічаються труднощі в закритті уламків великогомілкової кістки. У таких випадках переміщують волокна передньої великогомілкової м'язи ззовні і довгого розгинача великого пальця стопи з внутрішньої сторони кістки.
Часто роблять також бічні ослабляють розрізи шкіри з наступним закриванням дефекту після пересування клаптів або вільним аутодермотрансплантатов (первинна шкірна пластика). У випадках важкого пошкодження тканини не зашивати рани доцільно на 24 год, налагодити промивальну систему, або шляхом припливу і відпливу здійснювати зрошення її антисептиками з антибіотиками.
Допомога при політравми
Політравма - це збірне поняття, яке охоплює такі види ушкоджень, як множинні, поєднані або комбіновані.
Множинна травма - це однотипний вид травматичного пошкодження тіла людини різної локалізації. Наприклад, множинні поранення, переломи кісток, множинні пошкодження внутрішніх органів.
Поєднаною травмою називають пошкодження різних систем організму людини - скелета і органів черевної порожнини, скелета і органів грудної клітини або головного мозку і т. Д.
Комбінована травма - це пошкодження тіла людини, викликане різними етіологічними факторами - механічними, фізичними, іонізуючим випромінюванням і т.д. Наприклад, перелом і термічний опік стегна і гомілки, перелом стегна та променева хвороба і т. Д.
Особливістю всіх цих травм є фактор взаємного обтяження, що призводить до розладу життєво важливих функцій організму і важкого загального стану хворого внаслідок крововтрати, травматичного шоку, різних ускладнень. Про їх тяжкість свідчить висока смертність, яка трапляється на різних етапах - на місці нещасного випадку, під час транспортування і в лікувальних установах. Особливо висока смертність (більш 50%) при поєднаної травми скелета і головного мозку, трохи нижче - при переломах кісток і пошкодження органів черевної порожнини, множинних переломах.
При політравмі часто виникають труднощі в діагностиці, так як деякі симптоми взаємно себе перекривають, згладжують і затушовують клінічну симптоматику, краще виражену при монотравме. Все це вимагає підвищеної уваги лікаря, щоб не допустити час діагностичної помилки і вибрати оптимальний варіант тактики лікування хворого.
Множинні переломи кісток
У наш час - час науково-технічного прогресу і великих швидкостей - дуже часто виникають множинні пошкодження тіла, особливо множинні переломи кісток .
Залежно від механогенеза, характеру і тяжкості травми переломи можуть локалізуватися в різних сегментах кінцівок, хребта і таза, бути одночасно закритими і відкритими. Множинні переломи супроводжуються усіма ознаками травматичної хвороби. У клінічній симптоматиці гострого періоду домінує травматичний шок на тлі значної крововтрати, особливо при вертикальних переломах кісток таза і стегна.
Хоча переломи деяких окремих кісток, що виникають при монотравме, шоку не викликають, але вони при одночасній множинної локалізації в результаті можуть призвести до важкого травматичного шоку. Діагностика множинних переломів кісток не дуже складна, але лікарі припускаються помилок, особливо в тих випадках, коли зосереджують основну увагу на видимі ознаки перелому (частіше відкритого) сегментів довгих трубчастих кісток.
За механізмом травми та анамнезу лікар повинен вміти передбачати можливі переломи певних кісток. Так, при падінні з висоти, коли є класичні ознаки перелому окремих сегментів кінцівок, потрібно обстежити таз і хребет, кістки стоп. При дорожньо-транспортних травмах крім множинних переломів можуть бути подвійні переломи одного і того ж сегмента (діафіз і шийка стегнової кістки) або вивих т.д.
Щоб виявити всі пошкодження, особливо у тяжкохворого, потрібно уважно оглянути і пропальпувати, а в умовах лікарні - рентгенологічно дообследовать підозрілі ділянки скелета.
Лікування. На місці нещасного випадку лікар швидкої допомоги перш зупиняє зовнішню кровотечу (якщо це не зроблено перед цим), оцінює загальний стан хворого (свідомість, пульс , Артеріальний тиск, частоту і характер дихання), виявляє домінуюче пошкодження або суму ушкоджень, які зумовили тяжкий стан хворого. При множинних переломах негайно вводить в вену 2 мл 1% промедолу, накладають асептичну пов'язку на рану при відкритому переломі і налагоджують внутрішньовенне крапельне переливання кровозамінників - великомолекулярних декстринів (реополіглюкін, поліглюкін), які покращують реологічні властивості крові. У разі необхідності в область перелому вводять 1% розчин новокаїну, накладають транспортні шини для надійної іммобілізації кінцівок, кладуть хворого тверді носилки. Якщо є підозра на перелом кісток тазу, під коліна подмощівают валик, щоб розслабити м'язи, які прикріплюються до нього.
У лікарні поруч з протишокової терапією проводять всебічне обстеження хворого. Після виведення хворого з важкого стану, викликаного тільки множинним переломом кісток, вибирають подальшу лікувальну тактику, що залежить від багатьох факторів.
Вибір оптимального методу лікування кожного з переломів визначають локалізацією і характером переломів, ступенем зміщення уламків, віком і загальним станом хворого. Враховують також і те, що при множинних переломах кісток організм людини не завжди здатний мобілізувати достатньо коштів для повноцінного репаративного процесу.
Метаепіфізарного переломи довгих кісток, кісток таза і хребта зростаються добре, а сповільнена консолідація частіше спостерігається при відкритих переломах, закритих діафізарних переломах кісток гомілки, рідше - стегна, іноді - плеча. Дуже важливо при переломах кісток обох нижніх кінцівок можна швидше «поставити хворого на ноги», тому що тривале перебування в ліжку призводить до адинамії, атрофії м'язів, погіршення кровообігу і трофіки тканин, пригнічення психіки. Все це впливає на репаративний процес.
Хворі з відкритими переломами підлягають невідкладному оперативному лікуванню поряд з виведенням з важкого стану. Оскільки найчастіше бувають відкриті переломи кісток гомілки і передпліччя, після первинної хірургічної обробки рани застосовують апаратні методи фіксації кісткових уламків, які забезпечують доступ до рани і стабільну фіксацію, не дивлячись на падіння або збільшення набряку тканин. Якщо загальний стан хворого не дозволяє накласти апарат, то при ПХО проводять лише тимчасову трансосальную фіксацію відламків спицями Кіршнера і гіпсовою пов'язкою, а після поліпшення загального стану хворого - апаратний остеосинтез.
При закритих переломах обох стегон доцільно відразу накласти систему скелетного витягування, а коли загальний стан хворого поліпшиться, провести плановий металлоостеосинтез міцними стрижнями Кінчера одночасно двома бригадами хірургів.
При переломах стегна і гомілки на тій же кінцівки оптимальним методом лікування слід вважати металлоостеосинтез стегна і апаратний спосіб фіксації кісток гомілки (4 кільцями або стрижнями). При сповільненій консолідації стегна на стрижні його додатково фіксують двома кільцями апарату. Якщо стегно переламано в нижній третині, використовують апаратну фіксацію обох сегментів суцільним з'єднанням з діастази в коліні.
Якщо зламані кістки обох гомілок, застосування компресійно-дистракційного апаратів слід вважати оптимальним. Хворі стають мобільними і допустимі ранні навантаження кінцівок при поперечних переломах. Інтрамедулярний остеосинтез показаний при подвійних переломах одного сегмента кістки із застосуванням, у разі необхідності, додаткової фіксації апаратом.
При переломі диафизов і шийки стегнової кістки операцію проводять у два етапи - спочатку інтрамедулярний остеосинтез діафіза з накладенням апарату Ілізарова або стрижневого, а потім - металлоостеосинтез шийки. Деякі хірургів при переломах верхньої третини диафен проводить інтрамедулярний остеосинтез ретроградним способом, а шийки - компрессирование шурупами або виделкою Ковалишина, яка охоплює стрижень з боків.
При переломах середньої та нижньої третин стегнової кістки доцільно вбивати металевий фіксатор з виростків стегнової кістки або межмищелкового ділянки (після артротоміі колінного суглоба), а найкраще - фіксувати відламки пластиною Іванова, стабільно утримує їх і полегшує другий етап - остеосинтез шийки стегнової кістки класичним способом.
Якщо зламано кілька сегментів верхньої кінцівки, лікування проводять за загальними принципами - на Торакобрахиальную шині-пов'язці. При переломах обох плечових кісток або передпліч доцільно провести апаратний остеосинтез на обох кінцівках, оскільки він забезпечує стабільну фіксацію відламків і дає можливість хворому до певної міри себе обслуговувати.
При одночасному переломі кісток верхньої та ніжньої кінцівок лікування планируют так, щоб хворий якомога швідше МІГ ходити и користуватись міліції. Для цього Використовують Різні Способи лікування, залежаний від локалізації переломів. При переломі стегна и плеча проводять інтрамедулярній остеосинтез стегна и пилинг - плеча. При переломі кісток передпліччя и гомілкі застосовують Апаратні Способи фіксації відламків на обох сегментах. Якщо зламано кілька сегментів верхньої та нижньої кінцівок, оптимальним варіантом слід вважати апаратний остеосинтез передпліч, плеча, гомілки і інтрамедулярних - стегон.
Слід пам'ятати, що відкритий металлоостеосинтез зі скелетирования уламків зменшує потенційні можливості остеорепарації .
При переломах кісток тазу або хребетного стовпа з одночасним переломом кісток кінцівок хворого лікують в ліжку протягом часу, який потрібен для зрощування кісток тазу або хребетного стовпа.
Отже, при множинних переломах кісток є багато варіантів вибору оптимальної тактики лікування. Але крім стабільної фіксації уламків потрібен догляд за хворим і загальнозміцнюючий лікування. Харчування хворого повинне бути повноцінне, багате білками і вітамінами. Доцільно дрібними дозами переливати кров, вводити гемодез, парентерально вводити вітаміни, а також застосовувати різні способи стимуляції репаративного остеогенезу на всіх стадіях зрощення.
поєднана травма
Дуже важливою з точки зору діагностики і лікування є поєднана травма апарату опорно-рухового апарату. Випадки поєднаної травми все частіше зустрічаються при падінні з висоти (кататравмі), під час дорожньо-транспортних пригод, причому смертність при цих травмах не зменшується. У зв'язку з цим в обласних центрах організовано спеціалізовані відділення для хворих з поєднаною травмою.
Поєднану (комбіновану) травму не можна трактувати лише як суму ушкоджень різних систем організму з характерними проявами для кожного з них. Як правило, вона має деякі особливості:
1. При поєднаної травми домінує синдром взаємного посилення, тобто при кожному пошкодженні, взятому окремо, може не бути загрози життю хворого, тоді як всі разом узяті пошкодження викликають такої небезпеки.
2. Поєднана травма - це своєрідна нозологічна одиниця з характерним патогенезом і клінічними проявами, які залежать від домінуючого пошкодження.
3. При поєднаної травми на перший план в клінічному сенсі випливають пошкодження, які проявляються болем і затушовуються основні, які загрожують життю хворого і вимагають негайного оперативного втручання. Це дезорієнтує хірурга, і він іноді витрачає дорогоцінний час на другорядні заходи (наприклад, на перелом стегна при пошкодженні печінки або селезінки).
4. Перекриття одних симптомів іншими іноді нівелює їх, що ускладнює діагностику. Наприклад, при черепно-мозковій травмі, незважаючи на крововтрату при пошкодженні селезінки, артеріальний тиск може залишатися нормальним. Крім того, при черепно-мозковій травмі внаслідок зниження черевних рефлексів стирається звична симптоматика перитоніту, і, навпаки, при переломах тіл хребців з заочеревинної гематомою можуть бути явища псевдоперітоніта, який обумовлений роздратуванням нервових корінців і черевного сплетення. Клінічно це проявляється напругою м'язів черевної стінки і роздуванням живота, хворобливістю без ознак подразнення очеревини.
Утруднення в діагностиці можуть бути пов'язані з відсутністю анамнестичних даних при ретроградної амнезії або алкогольному сп'янінні хворого, що зустрічається досить часто (до 50% випадків).
Хірург вирішує, чи потрібно хворому невідкладне оперативне лікування, і яке (по локалізації та обсягу). На тлі травматичного шоку оперувати хворого небезпечно, а недостатньо обґрунтована операція може погіршити загальний стан хворого і навіть закінчитися летально. Це слід вирішувати швидко, оскільки, наприклад, коли є внутрішня кровотеча, операція показана в невідкладному порядку, оскільки є загроза життю хворого. Одночасно з висновком хворого з важкого стану проводять операцію.
Для діагностики поряд з фізичними методами дослідження слід використовувати інструментальні, причому технічно прості і найбільш інформативні. При переломах таза насамперед проводять катетеризацію сечового міхура, що дає можливість визначити кількість сечі і її макроскопічний вид, пошкодження уретри міхура і навіть нирок (гематурія).
Для уточнення пошкодження проводять контрастну уретро- або цистографию , Яка є технічно простим дослідженням і не займає багато часу, в разі необхідності роблять урографию. Переважна більшість хворих (до 90%) з макрогематурией, обумовленої ударом і незначним ушкодженням паренхіми нирок, лікуються з успіхом консервативно (гемостатична терапія). При погодинному спостереженні в динаміці за порціями виділеної сечі через постійний катетер визначають, зменшується кровотеча. Якщо макрогематурия триває, ставлять питання про операцію.
При пошкодженнях сечівника, якщо вдалося провести катетер, його залишають в розрахунку на те, що затягування рани відбудеться на катетері і операція важкому хворому потрібна. Якщо провести катетер не вдається, хворого оперують - накладають надлобковий дренаж сечового міхура (епіцістостому).
Під час травми грудної клітини, яка супроводжується гострою недостатністю легких, викликаної клапанним пневмотораксом або множинними переломами ребер, іноді подвійними з флотацією середніх уламків, гемотораксом, підшкірної емфіземою, діагноз уточнюють за допомогою рентгенографії та пункції плевральної порожнини. Якщо є гемопневмоторакс , Діагностична пункція переходить в лікувальну, оскільки слід відсмоктати з плевральної порожнини повітря і кров. Для цього використовують тріамгіульную систему, яка полегшує відсмоктування великої кількості повітря. Якщо, незважаючи на відсмоктування, негативний тиск в плевральній порожнині не утримується, це вказує на наявність клапанного пневмотораксу. У цих випадках негайно роблять дренаж з Бюлау.
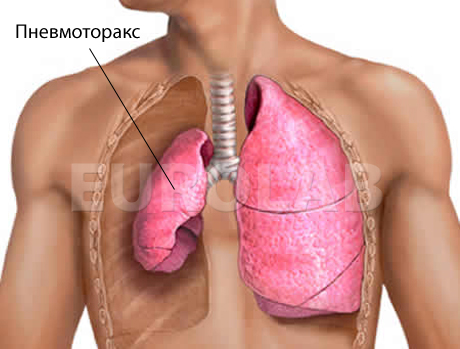
Пневмоторакс може виникнути при травмі грудної клітини
При подвійних переломах ребер і флотації при диханні області перелому проводять фіксацію відламків спицями Кіршнера (по С. Л. Бечеком), проведеними черезшкірно, або швом або за допомогою кульових щипців, якими черезшкірно захоплюють окістя одного подвійно переламаного ребра западає ділянки грудної клітки. При тяжкості стану хворого надзвичайно рідко проводять металлоостеосинтез.
Значний гемоторакс, який, як правило, обумовлений кровотечею з ушкоджених міжреберних судин, переважно має тенденцію до самостійного гемостазу і не вимагає термінової операції. Для підтвердження зупинки кровотечі крім загальноприйнятих лабораторних методів дослідження, використовують пробу Рувілуа-Грегуара (досліджують пункційну кров, яка в пробірці НЕ осаджується).
При наростаючих явищах недостатності легких внаслідок травматичної асфіксії, удару, набряку легенів, «вологого» або «шокової легені» хворому роблять трахеостомию. Своєчасно накладена трахеостома значно покращує загальний стан хворого і призводить позитивний прогноз.
Іноді можна обмежитися пункційної катетеризації трахеї з введенням кисню, лікарських засобів, які зменшують набряк або запалення легенів або розріджують густе мокротиння або слиз.
При поєднаної травми і важкому стані хворого діагностика пошкодження органів черевної порожнини буває утруднено. Обстеження живота починають з огляду, під час якого звертають увагу на форму живота (роздутий або впав), встановлюють, бере передня стінка живота участь в акті дихання, може хворий напнути живіт і т.д.
Пальпація є основною клінічною методом дослідження при поєднаної травми. пальпацией визначають, м'яка чи передня стінка живота і чи приймає вона участь в акті дихання, або напружена і чи відстає при диханні або западає на вдиху, що дає привід для підозри на травму живота.
Симптом роздратування очеревини (Щоткіна-Блюмберга) може бути негативним або вираженим по-різному. При пошкодженні порожнистих органів живота (кишок, шлунка, жовчного або сечового міхура) він позитивний спочатку травми і різко посилюється, коли розвивається перитоніт. У цих випадках труднощів в діагностиці гострого живота не буває. Пошкодження кишечника або шлунка уточнюють рентгенологічно - смуги просвітлення свідчать про наявність газу над тінню печінки. Але через важкий стан хворого цей метод не використовують.
При пошкодженні печінки і селезінки симптом Щоткіна-Блюмберга спочатку може бути слабо вираженим, навіть негативним. Але він має менше значення поряд з іншими симптомами внутрішньої кровотечі. Цей симптом може бути нечітким або негативним навіть при пошкодженні порожнистих органів у хворих з тяжкою черепно-мозковою травмою або в сильному алкогольному сп'янінні. Пальпацией визначають нижній край печінки, переповнений сечовий міхур, місце максимальної болю і реакцію хворого пальпацію.
Перкусія - невід'ємний метод обстеження живота. Перкуторно можна виявити в черевній порожнині притуплений звук пологих бічних ділянок живота вільна рідина, а також метеоризм і здуття кишечника, визначити межі печінки тощо.
Аускультативно вислуховують перистальтику кишок, її частоту і інтенсивність, різні супутні звуки ( «падаючої краплі») та інші.
Дуже важливо використовувати для діагностики пошкоджень органів черевної порожнини допоміжні методи дослідження.
Найбільш простим і інформативним є лапароцентез. Під місцевою анестезією 0,5% розчином новокаїну по серединній лінії живота роблять розріз шкіри довжиною 2 см, через який троакаром перфорируют передню стінку і вводять його в черевну порожнину. Якщо є велика кількість крові в животі, буває при розривах селезінки або печінки, кров відразу випливає через троакар. У таких випадках його забирають, рану зашивають одним-двома швами і переводять хворого в операційну для лапаротомії.
При незначній кровотечі для визначення її локалізації застосовують пошуковий катетер, тобто гумову або хлорвінілову трубку, натягують на еластичний дротяний провідник, який підводять через троакар в область селезінки або печінки. У сумнівних випадках цей катетер залишають на кілька годин для спостереження. Потім його забирають, а рану, незважаючи на катетер, зашивають. Якщо кров через катетер не з'явиться, його викидають через 4-5 ч.
Показанням до лапароцентезу можуть бути не тільки стерті форми гострого живота і сумнівні випадки, але і такі, що при МЕХАНОГЕНЕЗУ травми (падіння з висоти) важко уявити, щоб органи живота були неушкоджені.
Труднощі виникають при визначенні місця кровотечі - з внутрішніх органів або з заочеревинної гематоми, яка прорвалася або просочилася в порожнину живота через парієтальних очеревину. По-перше, макроскопически кров з заочеревинної гематоми має дещо інший вигляд, вона більш розлучена, оскільки в черевну порожнину натекает переважно плазма, а клітини затримуються в заочеревинної клітковині, по-друге, розмежувати їх можна порівнянням гематокрітного числа периферичної крові (кров'яного русла) і крові з порожнини живота.
Поряд з цим для уточнення пошкодженого органу М. А. Юнко і Ю. Я. Сайдаковській запропонували експрес-метод визначення незначної кількості сечі і жовчі (при розведенні 1: 1500) в місті, який виділився з лапароцентозний дренаж. Цей метод дослідження дозволяє іноді відмовитися від лапаротомії при заочеревинної гематоми.
Наведена тактика хірурга при поєднаної травми, черговість заходів можуть змінюватися і доповнюватися іншими методами дослідження, залежить від кожного конкретного випадку і домінуючого пошкодження, яке є найбільш небезпечним для хворого.
Важливо разом з протишокової терапією провести всебічне обстеження хворого, швидше уточнити діагноз і своєчасно надати кваліфіковану допомогу в повному обсязі.
комбінована травма
Комбіновані ушкодження - це такі, які виникають під впливом різних етіологічних факторів, наприклад перелом кістки і термічний опік, променева хвороба. У мирний час вони зустрічаються досить рідко, бувають поодинокими або груповими. Групові комбіновані травми виникають, як правило, на виробництві - при вибухах парових котлів, газу метану в шахтах, пожеж, землетрусів і т.п.
Під час вибуху парового котла можуть виникати пошкодження тіла людини від удару гострими або тупими предметами (рани, забої, переломи) і від високої температури пара або окропу ( термічній опік ). Під час вибуху газу в умовах шахти виникає блискавичний опік полум'ям відкритих ділянок тіла (як правило, II ступеня) та інші види пошкоджень в результаті вибухової хвилі, яка відкидає людину на певну відстань і руйнує шахту. Бувають випадки комбінованих травм при автоаваріях із загорянням машини і т.д. Слід пам'ятати про можливість пошкодження внутрішніх органів при комбінованих травмах.
Діагностика комбінованих пошкоджень, як правило, ґрунтується на даних анамнезу, клініко-рентгенологічного та інших методів обстеження хворого.
Комбіновані ушкодження також взаємно себе обтяжують і в більшості випадків (до 80%) супроводжуються шоком, що відбивається на загальному стані хворого і призводить до появи нового виду патології.
У деяких випадках клінічна симптоматика також може затушовяваться і взаємно перекриватися. Все це вимагає у лікаря великої уваги.
Лікування. Перша допомога хворим полягає в проведенні протишокових заходів (знеболювання, інфузійна терапія, зупинка зовнішньої кровотечі, накладення на рани асептичних пов'язок, транспортна іммобілізація при переломах і т.п.).
При групових нещасних випадках дуже важливо провести сортування хворих за черговістю їх транспортування, що має значення для своєчасного кваліфікованого лікування і його ефективності в лікувальному закладі.
Тактика хірурга в умовах стаціонару залежить від виду пошкодження і загального стану хворого. На тлі протишокової терапії всебічно дообстежать хворого, уточнюють діагноз і вирішують питання про черговість втручань.
Всі заходи спрямовують на збереження життя хворого: приступають до заходів щодо усунення чинників, які є найважливішими в патогенезі травми і домінують в клінічній симптоматиці. У всіх випадках важкої травми слід дотримуватися правила «трьох К» - катетер у вену, катетер в сечовий міхур і катетеризація дихальних шляхів.
Лікування хворих окремими видами пошкодження проводять за загальними принципами, однак слід відзначити деякі особливості. Наприклад, при переломі плеча або передпліччя, який супроводжується опіком всієї кінцівки, є утруднення в репозиції і консервативному лікуванні. У таких випадках доцільно застосовувати апаратні методи фіксації (спиць, стрижневі), а при показаннях до металлоостеосінтезк (навколосуглобових або внутрішньосуглобові переломи зі зміщенням) операцію проводити через опікову поверхню в перші два дні після травми, щоб забезпечити загоєння операційної рани первинним натягом.
Проведення операції після загоєння опіку дає значно гірші функціональні результати і подовжує термін лікування. Стабільний металлоостеосинтез перелому кісток також проводять в першому періоді променевої хвороби, щоб після загоєння рани кісткові уламки були надійно зафіксовані, щоб в розпалі хвороби і пізніше хворий був мобільним, незважаючи на можливе незрощення відламків.
При термічних опіках зі струсом або контузією головного мозку легкого ступеня проводять загальноприйняте лікування, і немає протипоказань до патогенетичної терапії. Проблемним є питання про лікування хворих з тяжкою черепно-мозковою травмою і опіком. У таких випадках необхідно диференційовано підходити при вирішенні питання корекції набряку або набухання головного мозку, оскільки при лікуванні набряку мозку застосовують дегідратацію, а при опікової хвороби - інфузійну терапію (гідратацію). У зв'язку з цим під час лікування таких хворих доцільно використовувати колоїдно-кристалоїдних розчини з акцентом на перші, тому що великомолекулярних білки (альбумін, плазма і т.д.), підвищуючи внутрішньосудинне тиск, сприяють одночасно тканинної дегідратації. З цією ж метою також раціонально застосовувати препарати кори надниркових залоз (дексазон, преднізолон і т.д.).













